|
 |
- Search
| Asian J Kinesiol > Volume 25(1); 2023 > Article |
|
Abstract
PURPOSE
This study aims to investigate the effect of immediate functional ankle rehabilitation after Achilles tendon repair on an ankle range of motion, muscle strength, and stiffness in soccer players.
METHODS
The subject of this case study is one soccer player belonging to team A. Athlete A (age 25 years, height 174 cm, weight 63 kg) visited hospital B due to an Achilles tendon rupture that occurred during the training in February 07, 2022. February 08, 2022, athlete A had Achilles tendon reconstruction at B hospital. Two weeks after the operation, athlete A visited the M exercise center and performed immediate functional rehabilitation exercises for 16 weeks.
RESULTS
As a result of 16 weeks of immediate functional ankle rehabilitation exercise, athlete AŌĆÖs ankle joint range of motion (supine and prone dorsi flexion, supine and prone plantar flexion), muscle strength (supine and prone dorsi flexion, supine and prone plantar flexion, inversion, eversion), and stiffness(Achilles tendon, gastrocnemius medial and lateral) were positively improved. Also, the difference between the range of motion, muscle strength, and stiffness of the affected involved and noninvolved side of the ankle was decreased after 8 and 16 weeks compared to pre-exercise.
ņČĢĻĄ¼ļŖö Ļ░Ćņן ņØĖĻĖ░ ņ׳ļŖö ņŖżĒżņĖĀ ņżæ ĒĢśļéśļĪ£ 90ļČä Ļ▓ĮĻĖ░ ļÅÖņĢł ņ¦ĆņåŹņĀüņØĖ ņøĆņ¦üņ×äĻ│╝ ĒĢ©Ļ╗ś ņ¦¦Ļ│Ā ĒÅŁļ░£ņĀüņØĖ ņÜ┤ļÅÖņØ┤ ņ×ÉņŻ╝ ļ░£ņāØļÉśļ®░, ņäĀņłśņØś ĻĖ░ņłĀĻ│╝ ņ▓┤ļĀźņØ┤ Ļ▓ĮĻĖ░ņØś ņŖ╣Ēī©ņŚÉ Ēü░ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[1]. ļ»╝ņ▓®ņä▒, Ļ░ĆņåŹ, ļ░®Ē¢ź ņĀäĒÖś, Ļ░ÉņåŹ ļ░Å ņĀäļĀź ņ¦łņŻ╝ļŖö ņČĢĻĄ¼ņØś ĒĢĄņŗ¼ ĻĖ░ņłĀņØ┤ņ×É ĒÅŁļ░£ņĀüņØĖ ņøĆņ¦üņ×äņØä ļ¦īļō£ļŖö ņŻ╝ņÜö ĻĄ¼ņä▒ ņÜöņåīņØ┤ļŗż. ĻĘĖ ņżæņŚÉņä£ ņĀäļĀźņ¦łņŻ╝ĒĢśļŖö ļŖźļĀźĻ│╝ ņĀäļĀźņ¦łņŻ╝ĒĢśļŖö ļÅÖņĢł ļ░®Ē¢źņØä ļ░öĻŠĖļŖö ļŖźļĀźņØĆ ņŗ£Ļ░ä ļ░Å ļÅÖņ×æ ļČäņäØņŚÉ ņØśĒĢ┤ ņ×ģņ”ØļÉ£ ļ░öņÖĆ Ļ░ÖņØ┤ ĒĢäļō£ ņŖżĒżņĖĀņØś ņä▒Ļ│╝ļź╝ Ļ▓░ņĀĢĒĢśļŖö ņÜöņåīņØ┤ļŗż[2].
ņČĢĻĄ¼ ņäĀņłśņØś ĒĢśņ¦ĆļŖö ņČĢĻĄ¼ņŚÉ ĒĢäņÜöĒĢ£ ļŗżņ¢æĒĢ£ ņøĆņ¦üņ×äņØä ļ¦īļōżĻ│Ā ĻĖ░ņłĀ ņłśĒ¢ē ļ░Å ļČĆņāü ņśłļ░® ņĖĪļ®┤ņŚÉņä£ ņżæņÜöĒĢ£ ņŗĀņ▓┤ņĀüņØĖ ĒŖ╣ņä▒ņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŗż. ĒŖ╣Ē׳ ĒĢśņ¦ĆļŖö Ļ░ĆņåŹ, Ļ░ÉņåŹ, ņŖżĒöäļ”░ĒŖĖ ļ░Å ļ░®Ē¢ź ņĀäĒÖśļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĀÉĒöä, Ļ│Ą ņ░©ĻĖ░ ļō▒ņØä ņłśĒ¢ēĒĢśļ®░, Ēä┤ņØ┤ļéś Ēā£Ēü┤ ļÅÖņĢłņŚÉ ļäÖļŗżļ”¼ļäżĻ░łļלĻĘ╝, ļÆżļäÖļŗżļ”¼ĻĘ╝ ļ░Å ņןļö┤ņ¦ĆĻĘ╝ ļō▒ņØ┤ ĒĢśņ¦Ćļź╝ ņĢłņĀĢĒÖöĒĢśļ®┤ņä£ ĒלņØś ņāØņä▒Ļ│╝ Ļ░ÉņåīņŚÉ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢ£ļŗż. ĒĢśņ¦Ćļ¦ī Ļ│ĀĻ░ĢļÅäņØś ņøĆņ¦üņ×ä ļ░Å ĒÅŁļ░£ņĀüņØĖ ļ░®Ē¢ź ņĀäĒÖś ļō▒ņØĆ ļČĆņāüņØä ļ░£ņāØņŗ£Ēéżļ®░, ņŻ╝ļĪ£ ĒĢśņ¦ĆņØś ņåÉņāüĻ│╝ ņŚ░Ļ▓░ļÉśņ¢┤ ņ׳ļŗż. ņäĀĒ¢ēņŚ░ĻĄ¼ņŚÉ ņØśĒĢśļ®┤, ĒĢśņ¦ĆņØś ļ░śļ│ĄņĀüņØĖ ņé¼ņÜ®[3], ļ╣äļīĆņ╣ŁņĀüņØĖ ĻĘ╝ļĀź[4] ļ░Å ņŻ╝ļÅÖĻĘ╝Ļ│╝ ĻĖĖĒĢŁĻĘ╝ņØś ĒלņØś ļ╣äņ£©[5]ņØś ļ│ĆĒÖö ļō▒ņØ┤ ņČĢĻĄ¼ ņäĀņłśņØś ĒĢśņ¦Ć ņåÉņāüĻ│╝ Ļ┤ĆļĀ©ņØ┤ ļåÆņØĆ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż.
ļ░£Ļ┐łņ╣śĒלņżä ĒīīņŚ┤(ņĢäĒé¼ļĀłņŖżĻ▒┤ ĒīīņŚ┤, Achilles tendon rupture; ATR)ņØĆ ļ░śļ│ĄņĀüņØĖ ļ»ĖņäĖņÖĖņāü, ņĀĆĒśłĻ┤Ćņä▒(hypovascular) ļ░Å Ēć┤Ē¢ēņä▒ ļ│ĆĒÖöņÖĆ Ļ░ÖņØĆ ņÖĖņ×¼ņĀü ņÜöņØĖĻ│╝ ņŗĀņ▓┤ņØś ņ╗©ļööņģśņØ┤ ņóŗņ¦Ć ņĢŖņØĆ ņāüĒÖ®ņŚÉņä£ Ļ│ĀĻ░ĢļÅäņØś ļŗ¼ļ”¼ĻĖ░ļéś ņĀÉĒöä ņāüĒÖ® ļō▒ ļé┤ņ×¼ņĀü ņÜöņØĖņØ┤ Ļ▓░ĒĢ®ļÉśļ®┤ņä£ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż[6]. ņŚśļ”¼ĒŖĖ ņČĢĻĄ¼ ņäĀņłśļŖö Ļ▓ĮĻĖ░ ņżæņŚÉ ļŗżņ¢æĒĢ£ ļ▒ĪĒ¢źņ£╝ļĪ£ ĒÅŁļ░£ņĀüņØĖ ļ│ĆĒÖöļź╝ ņłśĒ¢ēĒĢśĻĖ░ ņ£äĒĢ┤ ļ░£Ļ┐łņ╣śĒלņżäņØś ĻĘ╣ņŗ¼ĒĢ£ ļČĆĒĢśņŚÉ ņ×ÉņŻ╝ ļģĖņČ£ļÉśļ®┤ņä£ ņłśņłĀņØ┤ ĒĢäņÜöĒĢ£ ĻĖēņä▒ ATR ņ£äĒŚśņØ┤ ļåÆņĢäņ¦äļŗż[7]. ATRņØĆ ļŗżļźĖ ĒĢśņ¦ĆņØś ļČĆņāüļ│┤ļŗż ļō£ļ¼╝Ļ▓ī ļ░£ņāØļÉśņ¦Ćļ¦ī ņÖĖĻ│╝ņĀüņØĖ Ļ┤Ćļ”¼ņÖĆ ĒĢ©Ļ╗ś ĻĖ┤ ņ×¼ĒÖ£ ņŗ£Ļ░äņØ┤ ĒĢäņÜöĒĢśļŗż[8]. ļ░£Ļ┐łņ╣śĒלņżä ņåÉņāü ļ░Å ņłśņłĀ ĒøäņŚÉ ļéśĒāĆļéśļŖö ņØ╝ļ░śņĀüņØĖ ĒŖ╣ņ¦ĢņØĆ ļ░£ļ¬®ņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäĻ░Ć Ļ░ÉņåīļÉśļ®┤ņä£ ĻĄ¼ņĪ░ņĀüņ£╝ļĪ£ ļ│ĆĒÖöĻ░Ć ļéśĒāĆļéĀ ņłś ņ׳ļŗż[9,10]. ļö░ļØ╝ņä£ ATR Ēøä ņ×¼ĒÖ£ņØś ļ¬®Ēæ£ļŖö ņĪ░ņ¦üņØś ņ╣śņ£Āļź╝ ļ╣Āļź┤Ļ▓ī ĒĢśĻ│Ā, ļ░£ļ¬®Ļ┤ĆņĀłņØś ņĢłņĀĢņä▒ ļ░Å Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äļź╝ ĒÜīļ│Ąņŗ£Ēéżļ®░, ĻĘ╝ļĀź ļ░Å ĻĖ░ļŖźņĀü ņøĆņ¦üņ×äņØä ņåÉņāü ņØ┤ņĀä ņāüĒā£ļĪ£ ĒÜīļ│ĄĒĢśļŖö Ļ▓āņØ┤ļŗż.
ņĀäņłĀĒĢ£ ļ░öņÖĆ Ļ░ÖņØ┤ ņČĢĻĄ¼ņŚÉņä£ ņŗ¼Ļ░üĒĢ£ ļČĆņāüņØś ļīĆļČĆļČäņØĆ ĒĢśņ¦ĆņŚÉņä£ ļ░£ņāØļÉ£ļŗż. ņĀäļ░®ņŗŁņ×ÉņØĖļīĆ, ļÆżļäÖļŗżļ”¼ĻĘ╝ ļ░Å ļ░£ļ¬® ņÖĖņĖĪņØĖļīĆ ĒīīņŚ┤ ļō▒Ļ│╝ Ļ░ÖņØĆ ņåÉņāüņØĆ ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ATR Ēøä ņ×¼ĒÖ£ņÜ┤ļÅÖņŚÉ ļīĆĒĢ£ ņĀĢļ│┤ļŖö ņĀ£ĒĢ£ņĀüņØ┤ļŗż[11]. ĒŖ╣Ē׳ ņØ╝ļ░śņØĖņØś Ļ▓ĮņÜ░ņŚÉļŖö ļ┤ēĒĢ®ņłĀ Ēøä ņ”ēĻ░üņĀüņØĖ ĒÖ£ļÅÖņŚÉ ļö░ļźĖ ļ░£Ļ┐łņ╣śĒלņżäņØś ĒåĄņ”Ø, ņØ┤ņÖä ļ░Å ņ×¼ ĒīīņŚ┤ ļīĆĒĢ£ ņÜ░ļĀżļĪ£ 6ņŻ╝ ņĀĢļÅä ļ░£ļ░öļŗź ĻĄĮĒל ņāüĒā£ļĪ£ Ļ│ĀņĀĢĒĢ£ ņØ┤ĒøäņŚÉ ņ×¼ĒÖ£ņÜ┤ļÅÖņØä ņŗ£ņ×æĒĢĀ Ļ▓āņØä ĻČīņןĒĢśĻ│Ā ņ׳ļŗż[12,13]. ĻĘĖļ¤¼ļéś ļ╣ĀļźĖ ĒÜīļ│ĄņØä ņÜöĻĄ¼ĒĢśļŖö ņĀäļ¼ĖņČĢĻĄ¼ņäĀņłśņØś Ļ▓ĮņÜ░ņŚÉļŖö ATR ņłśņłĀ Ēøä ņØ╝ļ░śņĀüņØĖ ņ×¼ĒÖ£ņÜ┤ļÅÖ ĒöäļĪ£ĒåĀņĮ£ņŚÉ ņØśņĪ┤ĒĢĀ ņłś ņŚåņ£╝ļ®░, ņןĻĖ░Ļ░äņØś ļ░£ļ¬®ņØś Ļ│ĀņĀĢņØĆ ROM, ĻĘ╝ļĀź, Ļ│Āņ£ĀņłśņÜ®Ļ░ÉĻ░ü, ĻĘ╝ņŗĀĻ▓ĮņĪ░ņĀłļŖźļĀź, ĻĖ░ļŖźņĀü ņÜ┤ļÅÖņłśĒ¢ēļŖźļĀźņŚÉ ļČĆņĀĢņĀüņØĖ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŗż[14-16]. ļö░ļØ╝ņä£ ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä Ļ░ĆņåŹ ņ×¼ĒÖ£ņÜ┤ļÅÖņØä ņČĢĻĄ¼ņäĀņłśņŚÉĻ▓ī ņĀüņÜ®ĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ņ£╝ļ®░, ļīĆĻĘ£ļ¬© ņŚ░ĻĄ¼ ņŗ£Ē¢ē ņĀä ņé¼ļĪĆņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖņØś ĒÜ©Ļ│╝ļź╝ Ļ▓Ćņ”ØĒĢ┤ ļ│╝ ĒĢäņÜöĻ░Ć ņ׳ļŗż.
ņØ┤ ņŚ░ĻĄ¼ņØś ļ¬®ņĀüņØĆ ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖņØ┤ ņČĢĻĄ¼ņäĀņłśņØś ļ░£ļ¬®Ļ┤ĆņĀł ROM, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäņØś ļ│ĆĒÖöņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØä ļŗ©ņØ╝ ņé¼ļĪĆ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ĻĘ£ļ¬ģĒĢśļŖö Ļ▓āņØ┤ļŗż.
ņØ┤ ņŚ░ĻĄ¼ņØś ņŚ░ĻĄ¼ļīĆņāüņØĆ C ļīĆĒĢÖņŚÉ ņåīņåŹļÉ£ ņČĢĻĄ¼ņäĀņłś 1ļ¬ģņ£╝ļĪ£ ņäĀņĀĢĒĢśņśĆļŗż. A ņäĀņłś(ļéśņØ┤: 25ņäĖ, Ēéż: 174cm, ļ¬Ėļ¼┤Ļ▓ī: 63kg)ļŖö 2022ļģä 02ņøö 27ņØ╝ ĒøłļĀ© ņżæ ļ░£ņāØļÉ£ ATRļĪ£ ņØĖĒĢ┤ B ļ│æņøÉņŚÉ ļé┤ņøÉĒĢśņśĆĻ│Ā, 2022ļģä 02ņøö 28ņØ╝ ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀņØä ļ░øņĢśļŗż. ļ┤ēĒĢ®ņłĀ Ēøä ļŗ┤ļŗ╣ ņØśņé¼ļĪ£ļČĆĒä░ ņ×¼ĒÖ£ņÜ┤ļÅÖņØ┤ Ļ░ĆļŖźĒĢśļŗżļŖö ņåīĻ▓¼ņØä ļ░øņĢśņ£╝ļ®░, ņŗżĒŚś ņ░ĖņŚ¼ ņĀäņŚÉ ņØ┤ ņŚ░ĻĄ¼ņØś ļ¬®ņĀüĻ│╝ ņĀłņ░©ņŚÉ ļīĆĒĢ┤ ņäżļ¬ģĒĢ£ ĒøäņŚÉ ņŚ░ĻĄ¼ ņ░ĖņŚ¼ ļÅÖņØśņä£ļź╝ ļ░øĻ│Ā ņŗżĒŚśņØä ņŗżņŗ£ĒĢśņśĆļŗż.
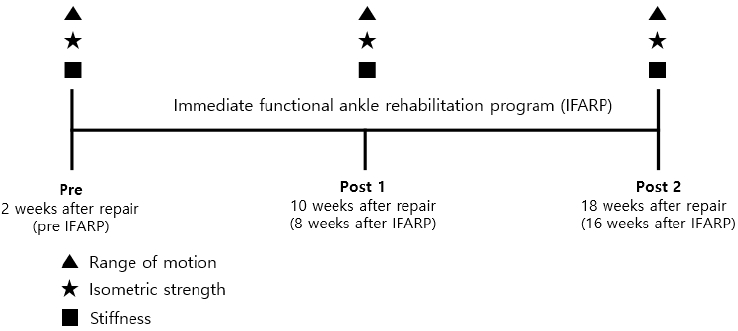
ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖņØś ĒÜ©Ļ│╝ļź╝ ĻĘ£ļ¬ģĒĢśĻĖ░ ņ£äĒĢ┤ ņĖĪņĀĢņØĆ ņłśņłĀ 2ņŻ╝ Ēøä(ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀä), ņłśņłĀ 10ņŻ╝ Ēøä(ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖ 8ņŻ╝ Ēøä) ļ░Å ņłśņłĀ 18ņŻ╝ Ēøä(ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖ16ņŻ╝ Ēøä)ņŚÉ Ļ░üĻ░ü ņŗżņŗ£ĒĢśņśĆļŗż. ņÜ┤ļÅÖ ņĀä ņĖĪņĀĢņØä ņ£äĒĢ┤ AņäĀņłśļŖö ļ┤ēĒĢ®ņłĀ 2ņŻ╝ ĒøäņŚÉ Mņä╝Ēä░ņŚÉ ļé┤ļ░®ĒĢśņśĆņ£╝ļ®░, Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäļź╝ Ļ░üĻ░ü ņĖĪņĀĢĒĢśņśĆļŗż. ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖ ņżæņ×¼ 8ņŻ╝(ņłśņłĀ 10ņŻ╝) ļ░Å 16ņŻ╝(ņłśņłĀ 18ņŻ╝) ĒøäņŚÉ ļÅÖņØ╝ĒĢ£ ņĖĪņĀĢņ×ÉĻ░Ć ļÅÖņØ╝ĒĢ£ ņĖĪņĀĢ ļ░®ļ▓Ģņ£╝ļĪ£ Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäļź╝ Ļ░üĻ░ü ņĖĪņĀĢĒĢśņśĆļŗż. ņØ┤ ņŚ░ĻĄ¼ņØś ņĖĪņĀĢņĀłņ░©ļŖö <Figure 1>ņŚÉ ņĀ£ņŗ£ĒĢ£ ļ░öņÖĆ Ļ░Öļŗż.
ATRļĪ£ ņØĖĒĢ£ ļ┤ēĒĢ®ņłĀ Ēøä ņÜ┤ļÅÖĒöäļĪ£ĻĘĖļשņ£╝ļĪ£ ņØĖĒĢ┤ ļ│ĆĒÖöļÉśļŖö ļ░£ļ¬® Ļ┤ĆņĀłņØś ņÜ┤ļÅÖļ▓öņ£äļź╝ ļ│ĆĒÖöļź╝ ņĢīņĢäļ│┤ĻĖ░ ņ£äĒĢ┤ Ļ░üļÅäĻ│ä(Goniometer)ļź╝ ņé¼ņÜ®ĒĢśņśĆļŗż. ļīĆņāüņ×ÉļŖö ļłäņÜ┤ ņ×ÉņäĖņÖĆ ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ Ļ░üĻ░ü ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ĒĢśņ¦Ćļź╝ ņĀĢļĀ¼ĒĢśĻ│Ā ļ░£ļ¬® Ļ┤ĆņĀłņØä ņżæļ”Į ņ×ÉņäĖļĪ£ ņ£Āņ¦ĆĒĢ£ ņāüĒā£ņŚÉņä£ ļ░£ļō▒ ĻĄĮĒלĻ│╝ ļ░£ļ░öļŗź ĻĄĮĒלņØä ļŖźļÅÖņĀüņ£╝ļĪ£ ņŗżņŗ£ĒĢśņśĆļŗż. ņĖĪņĀĢņ×ÉļŖö Ļ░Ćņ¬Į ļ│Ąņé¼ļ╝ł Ļ░ĆņÜ┤ļŹ░ ņ¦ĆņĀÉĻ│╝ ņóģņĢäļ”¼ļ╝ł ļ©Ėļ”¼ ļ░Å ņ×ģļ░®ļ╝łņŚÉ Ļ░üĻ░ü ņäĀņØä ĻĘĖņØĆ ļŗżņØī Ļ░üļÅäĻ│ä ņżæņŗ¼ņØä Ļ░Ćņ¬Į ļ│Ąņé¼ļ╝łņØś Ļ░ĆņÜ┤ļŹ░ ņ¦ĆņĀÉņŚÉ ļæÉĻ│Ā ņĖĪņĀĢĒĢśņśĆļŗż.
ļō▒ņ▓Öņä▒ ĻĘ╝ļĀźņØĆ Ē£┤ļīĆņÜ® ļÅäņłśĻĘ╝ļĀźĻ▓Ćņé¼ĻĖ░(Lafayette Instrument Company, Lafayette, IN, US)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢśņśĆļŗż. ņĖĪņĀĢ ļČĆņ£äļŖö ļłäņÜ┤ ņāüĒā£ ļ░Å ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ļ░£ļō▒ ĻĄĮĒל ļ░Å ļ░£ļ░öļŗź ĻĄĮĒלņØä ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ņĢēņØĆ ņ×ÉņäĖņŚÉņä£ ņĢłņ¬Į ļ▓łņ¦ÉĻ│╝ Ļ░Ćņ¬Į ļ▓łņ¦ÉņØä Ļ░üĻ░ü ņĖĪņĀĢĒĢśņśĆļŗż. ļ░£ļō▒ ĻĄĮĒלĻ│╝ ļ░£ļ░öļŗź ĻĄĮĒלņØä ņĖĪņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ Ļ▓Ćņé¼ĻĖ░ļź╝ ļ░£ ĒŚłļ”¼ļ╝łņŚÉ, Ļ░Ćņ¬Į ļ▓łņ¦ÉĻ│╝ ņĢłņ¬Į ļ▓łņ¦ÉņØä ņĖĪņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ ņ▓½ ļ▓łņ¦ĖņÖĆ ļŗżņä» ļ▓łņ¦Ė ļ░£ ĒŚłļ”¼ļ╝ł Ļ░ĆņÜ┤ļŹ░ņŚÉ ļåōĻ│Ā Ļ░üĻ░ü ņĖĪņĀĢĒĢśņśĆļŗż. ņĖĪņĀĢ ņĀäAņäĀņłśļŖö ņĖĪņĀĢ ļČĆņ£ä ļ¦×ļŖö ņ×ÉņäĖļĪ£ ņĀĢĒÖĢĒĢśĻ▓ī ņĖĪņĀĢĒĢĀ ņłś ņ׳ļÅäļĪØ ĻĄÉņ£Īļ░øņĢśļŗż. Ļ░ü ļČĆņ£äļ│äļĪ£ 2ĒÜī ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, 3ņ┤łĻ░ä ļō▒ņ▓Öņä▒ ņłśņČĢņØś ņĄ£ļīĆĻ░Æ(peak torque)ņØä ņé¼ņÜ®ĒĢśņśĆļŗż.
ATRļĪ£ ņØĖĒĢ£ ļ░£ļÆżĻ┐łņ╣ś ĒלņżäņØś Ļ░Ģņ¦üļÅäļź╝ ņĖĪņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ ņŚ░ļČĆ ņĪ░ņ¦üņØś Ļ░Ģņ¦üļÅäļź╝ ņĖĪņĀĢĒĢśļŖö ĻĘ╝ ĻĖ┤ņןļÅä ņĖĪņĀĢĻĖ░(Myotonpro, Myoton AS, Estonia)ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ĻĘ╝ ĻĖ┤ņןļÅä ņĖĪņĀĢĻĖ░ļŖö ĻĘ╝ņ£ĪĻ│╝ Ļ▒┤ ļō▒ ņŚ░ļČĆ ņĪ░ņ¦üņØś Ļ░Ģņ¦üļÅäļź╝ ņĀĢļ¤ēņĀü ļ░®ļ▓Ģ ļ░Å ļ╣ä ņ╣©ņŖĄņĀü ļ░®ļ▓Ģņ£╝ļĪ£ ņĢīņĢäļ│┤ļŖö ņןļ╣äņØ┤ļŗż. ļīĆņāüņ×ÉļŖö ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ļ░£Ļ┐łņ╣ś ļ╝łņØś ļ¦© ņĢäļלņŚÉņä£ 5cmņ£äņŚÉ Ēæ£ņŗ£ Ēøä ņĖĪņĀĢĒĢśņśĆļŗż. ņĖĪņĀĢņØĆ MyotonproņØś probeļź╝ Ēæ£ņŗ£ņĀÉ ņ£äņŚÉ ņłśņ¦üņ£╝ļĪ£ ņĀĢļĀ¼ņŗ£Ēé© Ēøä, ļģ╣ņāēļČłĻ╣īņ¦Ć Ļ░Ćļ│ŹĻ▓ī ņĢĢļ░ĢĒĢśņŚ¼ ņĖĪņĀĢĒĢśņśĆļŗż. ņĖĪņĀĢ ņżæ 3% ņØ┤ņāü ņśżņ░©Ļ░Ć ņāØĻĖĖ Ļ▓ĮņÜ░ ņ×ÉļŻīļź╝ ņéŁņĀ£ĒĢ£ ļÆż ņ×¼ņĖĪņĀĢĒĢśņśĆļŗż[17].
ņØ┤ ņé¼ļĪĆņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņÜ®ļÉ£ ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ĒöäļĪ£ĻĘĖļשņØĆ Okoroha ļō▒[13], Lightsey ļō▒[18] ļ░Å Brumann ļō▒[19]ņØ┤ ņé¼ņÜ®ĒĢśĻ│Ā ņĀ£ņĢłĒĢ£ ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä ņ×¼ĒÖ£ņÜ┤ļÅÖ ĒöäļĪ£ĻĘĖļשņØä ņłśņĀĢ ļ│┤ņÖäĒĢśņŚ¼ ņé¼ņÜ®ĒĢśņśĆļŗż. ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ĒöäļĪ£ĻĘĖļשņØĆ ņłśņłĀ Ēøä 2ņŻ╝ ļÆżņŚÉ ņŗ£ņ×æĒĢśņśĆĻ│Ā, 4ļŗ©Ļ│äļĪ£ ĻĄ¼ņä▒ļÉśņ¢┤ ļŗ©Ļ│äĻ░Ć ļåÆņĢäņ¦łņłśļĪØ ļŗżĻ┤ĆņĀł, ļŗżļ░®ļ®┤ ļ░Å ļŗżņ¢æĒĢ£ ĒĢśņ¦Ć ĻĘ╝ņ£ĪļōżņØä ļÅÖņŗ£ņŚÉ Ļ░ĢĒÖöņŗ£ĒéżļŖö Ļ▓āņØ┤ ĒĢĄņŗ¼ņØ┤ļŗż. ņÜ┤ļÅÖĒöäļĪ£ĻĘĖļשņØĆ ņżĆļ╣äņÜ┤ļÅÖ(20ļČä), ļ│Ė ņÜ┤ļÅÖ(40~60ļČä), ņĀĢļ”¼ņÜ┤ļÅÖ(20ļČä)ņ£╝ļĪ£ ĻĄ¼ņä▒ĒĢśņśĆņ£╝ļ®░, ņÜ┤ļÅÖĻ░ĢļÅäļŖö AņäĀņłśņØś ņłśņłĀ ļČĆņ£ä ļ░Å ņ╗©ļööņģśņØä Ļ│ĀļĀżĒĢśņŚ¼ ņÜ┤ļÅÖ ņ×ÉĻ░üļÅä (rating of perceived exertion, RPE) 10~17ņé¼ņØ┤ņŚÉņä£ ņŗżņŗ£ĒĢśņśĆļŗż. ĻĄ¼ņ▓┤ņĀüņØĖ ņÜ┤ļÅÖĒöäļĪ£ĻĘĖļשņØĆ <Table 1>ņŚÉ ņĀ£ņŗ£ĒĢśņśĆļŗż.
ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀüņÜ® Ēøä Ļ┤ĆņĀłņÜ┤ļÅÖ ļ▓öņ£äņØś ļ│ĆĒÖöļŖö <Table 2>ņŚÉ ņĀ£ņŗ£ĒĢ£ ļ░öņÖĆ Ļ░Öļŗż. ļłäņÜ┤ ņ×ÉņäĖņŚÉņä£ ĒÖśņĖĪ ļ░£ļ¬®ņØś ļ░£ļō▒ ĻĄĮĒל(420%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(15.7%) ļ░Å ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ĒÖśņĖĪ ļ░£ļ¬®ņØś ļ░£ļō▒ ĻĄĮĒל(230%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(138.8%)ņØĆ 16ņŻ╝Ļ░äņØś ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀüņÜ® Ēøä ĻĖŹņĀĢņĀüņØĖ ļ│ĆĒÖöĻ░Ć ļéśĒāĆļé¼ļŗż. ļśÉĒĢ£ Ļ▒┤ņĖĪĻ│╝ ĒÖśņĖĪņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä ņ░©ņØ┤ņŚÉņä£ ļłäņÜ┤ ņ×ÉņäĖņØś ļ░£ļō▒ ĻĄĮĒל(100%, 53.3%, 0%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(5.3%, 28.5%, 0%) ļ░Å ņŚÄļō£ļ”░ ņ×ÉņäĖņØś ļ░£ļō▒ ĻĄĮĒל(150%, 0%, -9%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(122%, 37.5%, 4.6%)ņØĆ ņÜ┤ļÅÖ ņĀäņŚÉ ļ╣äĒĢ┤ ņÜ┤ļÅÖ 8ņŻ╝ ĻĘĖļ”¼Ļ│Ā 16ņŻ╝ ĒøäņŚÉ Ļ░ÉņåīĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż.
ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀüņÜ® Ēøä ļō▒ņ▓Öņä▒ ĻĘ╝ļĀźņØś ļ│ĆĒÖöļŖö <Table 3>ņŚÉ ņĀ£ņŗ£ĒĢ£ ļ░öņÖĆ Ļ░Öļŗż. ļłäņÜ┤ ņ×ÉņäĖņŚÉņä£ ĒÖśņĖĪ ļ░£ļ¬®ņØś ļ░£ļō▒ ĻĄĮĒל(353.2%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(327.97%), ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ĒÖśņĖĪ ļ░£ļ¬®ņØś ļ░£ļō▒ ĻĄĮĒל(288.4%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(256%) ļ░Å ņĢłņ¬Į ļ▓łņ¦É(573.8%)Ļ│╝ Ļ░Ćņ¬Į ļ▓łņ¦É(962%)ņØś ļō▒ņ▓Öņä▒ ĻĘ╝ļĀźņØĆ 16ņŻ╝Ļ░äņØś ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀüņÜ® Ēøä ĻĖŹņĀĢņĀüņØĖ ļ│ĆĒÖöĻ░Ć ļéśĒāĆļé¼ļŗż. ļśÉĒĢ£ Ļ▒┤ņĖĪĻ│╝ ĒÖśņĖĪņØś ļō▒ņ▓Öņä▒ ĻĘ╝ļĀź ņ░©ņØ┤ņŚÉņä£ ļłäņÜ┤ ņ×ÉņäĖņØś ļ░£ļō▒ ĻĄĮĒל(154.5%, 5.6%, 5.1%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(140.6%, 9.7%, 9.7%), ņŚÄļō£ļ”░ ņ×ÉņäĖņØś ļ░£ļō▒ ĻĄĮĒל(34.6%, -1.7%, -5.6%)Ļ│╝ ļ░£ļ░öļŗź ĻĄĮĒל(62.6%, -8.1%, -1.5%) ļ░Å ņĢłņ¬Į ļ▓łņ¦É(169%, 12.3%, 4.5%)Ļ│╝ Ļ░Ćņ¬Į ļ▓łņ¦É(103.4%, 14%, 4.8%)ņØś ļō▒ņ▓Öņä▒ ĻĘ╝ļĀźņØĆ ņÜ┤ļÅÖ ņĀäņŚÉ ļ╣äĒĢ┤ ņÜ┤ļÅÖ 8ņŻ╝ ĻĘĖļ”¼Ļ│Ā 16ņŻ╝ ĒøäņŚÉ Ļ░ÉņåīĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż.
Table 3. change of ankle strength.
ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀüņÜ® Ēøä Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äņØś ļ│ĆĒÖöļŖö <Table 4>ņŚÉ ņĀ£ņŗ£ĒĢ£ ļ░öņÖĆ Ļ░Öļŗż. ĒÖśņĖĪ ļ░£ļ¬®ņØś ļ░£Ļ┐łņ╣śĒלņżä(24.6%), ņןļö┤ņ¦ĆĻĘ╝ ļé┤ņĖĪ(38.6%), ņןļö┤ņ¦ĆĻĘ╝ ņÖĖņĖĪ(38.6%), ļäÖņ╣śĻĘ╝(0.2%)ņØś Ļ░Ģņ¦üļÅäļŖö 16ņŻ╝Ļ░äņØś ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖ ņĀüņÜ® Ēøä ĻĖŹņĀĢņĀüņØĖ ļ│ĆĒÖöĻ░Ć ļéśĒāĆļé¼ļŗż. ļśÉĒĢ£ Ļ▒┤ņĖĪĻ│╝ ĒÖśņĖĪņØś ļ░£Ļ┐łņ╣śĒלņżä(15.6%, -1.2%, 11.7%), ņןļö┤ņ¦ĆĻĘ╝ ļé┤ņĖĪ (18.7%, 6.8%, -2.6%), ņןļö┤ņ¦ĆĻĘ╝ ņÖĖņĖĪ(11.9%, 9.2%, -4.4%), ļäÖņ╣śĻĘ╝(11.5%, 4.6%, 3.7%)ņØś Ļ░Ģņ¦üļÅäļŖö ņÜ┤ļÅÖ ņĀäņŚÉ ļ╣äĒĢ┤ ņÜ┤ļÅÖ 8ņŻ╝ ĻĘĖļ”¼Ļ│Ā 16ņŻ╝ ĒøäņŚÉ Ļ░ÉņåīĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż.
ATR Ēøä ņäĀņłśļōżņØ┤ ĒśäņןņŚÉ ļ│ĄĻĘĆĒĢśļŖö Ļ▓āņØĆ ļ¦żņÜ░ ņżæņÜöĒĢ£ ņØśļ»ĖņØ┤ļ®░, ņåÉņāüņØĆ ļåÆņØĆ ņłśņżĆņØś Ļ▓ĮĻĖ░ļĀźņØä ņ¦Ćļŗī ņäĀņłśņØś ļŖźļĀźņŚÉ ņŗ¼Ļ░üĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŗż. Ļ░£ņØĖņØś ĒŖ╣ņä▒ņØä Ļ│ĀļĀżĒĢ£ ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖņØĆ ņäĀņłśņØś Ēśäņן ļ│ĄĻĘĆļź╝ Ļ░ĆņåŹĒÖöĒĢśļ®░, ņåÉņāü ņØ┤ņĀäņØś ņāüĒā£ļĪ£ ĒÜīļ│ĄĒĢśļŖöļŹ░ ĻĖ░ņŚ¼ĒĢĀ ņłś ņ׳ļŗż. ņØ┤ ņŚ░ĻĄ¼ņØś ļ¬®ņĀüņØĆ ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖņØ┤ ņČĢĻĄ¼ ņäĀņłśņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØä ĻĘ£ļ¬ģĒĢśļŖö Ļ▓āņØ┤ļŗż. 16ņŻ╝Ļ░ä ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖņØä ņĀüņÜ®ĒĢ£ Ļ▓░Ļ│╝, A ņČĢĻĄ¼ ņäĀņłś ļ░£ļ¬® ĒÖśņĖĪņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź, Ļ░Ģņ¦üļÅäĻ░Ć ĻĖŹņĀĢņĀüņ£╝ļĪ£ Ļ░£ņäĀļÉśņŚłņ£╝ļ®░, ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅä ņ░©ņØ┤Ļ░Ć ĻĖŹņĀĢņĀüņ£╝ļĪ£ Ļ░ÉņåīļÉ£ Ļ▓āņØä ĒÖĢņØĖĒĢśņśĆļŗż.
ņÜ┤ļÅÖ ņåÉņāü ļ░Å ņłśņłĀ Ēøä Ļ│ĄĒåĄņĀüņ£╝ļĪ£ ļéśĒāĆļéśļŖö ĒśäņāüņØĆ Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äņØś Ļ░ÉņåīņØ┤ļ®░, Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äļź╝ Ē¢źņāüņŗ£ĒéżļŖö Ļ▓āņØ┤ ņ┤łĻĖ░ ņ×¼ĒÖ£ņÜ┤ļÅÖņØś ļ¬®Ēæ£ņØ┤ļŗż. ļ░£ļ¬®ņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä Ē¢źņāüņØĆ Ēלņżä ĒÖ£ņŻ╝ļź╝ ļÅĢĻ│Ā ņŚ░ļČĆņĪ░ņ¦üņØś ņ£Āņ░®ņØä ļ░®ņ¦ĆĒĢ£ļŗż[9]. ņłśņłĀ ĒøäņŚÉ ņŚ░ļČĆ ņĪ░ņ¦ü ņ£Āņ░®ņØĆ Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä ļ░Å ĻĖ░ļŖźņןņĢĀņŚÉ ņśüĒ¢źņØä ņŻ╝ļ®░, ĒŖ╣Ē׳ Ļ░ÉņåīļÉ£ ļ░£ļō▒ ĻĄĮĒלņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äļŖö ļ░£ļ¬® Ļ┤ĆņĀł ļ░Å ņŻ╝ļ│Ć ņĪ░ņ¦üņŚÉ ļīĆĒĢ£ ĻĖēņä▒ ļ░Å Ļ│╝ņé¼ņÜ®Ļ│╝ ņ×¼ ņåÉņāüņŚÉ ņ¦üņĀæņĀüņØĖ ņśüĒ¢źņØä ļ»Ėņ╣£ļŗż[20]. ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ ņŖżĒŖĖļĀłņ╣ŁĻ│╝ ĻĘ╝ļ¦ēņØ┤ņÖä ļ░Å ļō▒ņ▓Öņä▒ ņÜ┤ļÅÖņØ┤ ĒżĒĢ©ļÉ£ ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖņØä 16ņŻ╝Ļ░ä ņĀüņÜ®ĒĢśņśĆņ£╝ļ®░, ņżæņ×¼ Ēøä ļłäņÜ┤ ņ×ÉņäĖ ļ░Å ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ļ░£ļō▒ ĻĄĮĒלĻ│╝ ļ░£ļ░öļŗź ĻĄĮĒלņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äĻ░Ć Ļ░£ņäĀļÉ£ Ļ▓āņØä ĒÖĢņØĖĒĢśņśĆļŗż. ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņÜ®ĒĢ£ ņŖżĒŖĖļĀłņ╣Ł[21], ĻĘ╝ļ¦ēņØ┤ņÖä[20] ļ░Å ļō▒ņ▓Öņä▒ ņÜ┤ļÅÖ[22] ļō▒ņØĆ ļ░£ļ¬® Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä Ē¢źņāüņŚÉ ĒÜ©Ļ│╝ņĀüņØĖ ņżæņ×¼ ļ░®ļ▓Ģņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░, ņäĀĒ¢ēņŚ░ĻĄ¼ļōżņØä ĒåĀļīĆļĪ£ A ņäĀņłśņŚÉĻ▓ī ņĀüņÜ®ĒĢ£ Ļ▓░Ļ│╝, ĻĘ╝-Ļ▒┤ ļ│ĄĒĢ®ņ▓┤ņØś ņĀÉĒāäņä▒ ļ░Å ĻĄ¼ņĪ░ ļ│ĆĒÖöņŚÉ ņ×æņÜ®ĒĢśņŚ¼ Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä Ļ░£ņäĀņŚÉ ņśüĒ¢źņØä ņŻ╝ņŚłļŗżĻ│Ā ĒīÉļŗ©ļÉ£ļŗż.
ļ░£Ļ┐łņ╣śĒלņżäņØĆ ņČĢĻĄ¼ ņäĀņłśņØś ĒÅŁļ░£ņĀüņØĖ ņøĆņ¦üņ×ä ļ░Å ņØ┤ļÅÖ ĻĖ░ņłĀņØś ĒĢĄņŗ¼ņØ┤ļŗż. ļ░£ņØ┤ ņ¦Ćļ®┤ņŚÉ ļŗ┐ļŖö ņł£Ļ░ä ņןļö┤ņ¦ĆĻĘ╝ ļ░Å ļäÖņ╣śĻĘ╝ņØś ĒלņżäņØ┤ ļŖśņ¢┤ļéśļ®┤ņä£ ņ£äņ╣śņŚÉļäłņ¦Ćļź╝ ņĀĆņןĒĢśĻ│Ā ņ×ģĻ░üĻĖ░ Ēøäļ░śļČĆņŚÉ ņĀĆņןļÉśņŚłļŹś ņŚÉļäłņ¦ĆĻ░Ć ļ░®ņČ£ļÉ£ļŗż. ļ░®ņČ£ļÉ£ ĒלņØś Ēü¼ĻĖ░ņŚÉ ļö░ļØ╝ ĒÅŁļ░£ņĀüņØĖ ņøĆņ¦üņ×äņØä ņĀ£Ļ│ĄĒĢśļŖö ļō▒ ļø░ļŖö ļÅÖņĢł ļ░£ļ¬® Ēל ņāØņä▒ņØś 50%ļź╝ ņĀ£Ļ│ĄĒĢ£ļŗż[23]. ņłśņłĀ Ēøä ĻĘ╝ļĀź ĒÜīļ│ĄņØś ņĀĢļÅäļŖö ņ×¼ĒÖ£ Ļ│╝ņĀĢņØś ņåŹļÅä ļ░Å ļ│ĄĻĘĆ ņŚ¼ļČĆļź╝ Ļ▓░ņĀĢĒĢśļŖöļŹ░ ņżæņÜöĒĢ£ ļ│ĆņØĖņØ┤ņ¦Ćļ¦ī ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä ņ”ēĻ░üņĀüņØĖ ņ×¼ĒÖ£ņÜ┤ļÅÖņØĆ ņłśņłĀļČĆņ£äņØś ĒåĄņ”Ø, ĻĘ╝ļĀźĻ░Éņåī ļ░Å ņ×¼ņåÉņāüņŚÉ ņśüĒ¢źņØä ņŻ╝ņ¢┤ ņØ╝ņĀĢĻĖ░Ļ░ä ļ░£ļ¬®ņØä Ļ│ĀņĀĢ ĒøäņŚÉ ņŗżņŗ£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[14,16]. ĒĢśņ¦Ćļ¦ī Holzgrefe ļō▒[24]ņØĆ ļåÆņØĆ ņłśņżĆņØś ņÜ┤ļÅÖņŚÉ ņ░ĖņŚ¼ĒĢśļŖö ņäĀņłśņØ╝ņłśļĪØ ņåÉņāü Ēøä ļ░£ļ¬® ĻĘ╝ļĀźņØś ņ”ØĻ░ĆĻ░Ć Ēśäņן ļ│ĄĻĘĆņØś ĻĖ░ņżĆņØ┤ ļÉĀ ņłś ņ׳ņ£╝ļ®░, ņØ┤ņĀä ĒÖ£ļÅÖ ņłśņżĆņ£╝ļĪ£ ĒÜīļ│ĄĒĢśĻĖ░ ņ£äĒĢ┤ ņłśņłĀ Ēøä ņ”ēĻ░üņĀüņ£╝ļĪ£ ļ░£ļ¬® ĻĘ╝ļĀź ĒÜīļ│ĄņŚÉ ņ¦æņżæĒĢ┤ņĢ╝ ĒĢ£ļŗżĻ│Ā Ļ░ĢņĪ░ĒĢśņśĆļŗż. ņĀäņĢäņśü ļō▒[25]ņØĆ ņĪ░ĻĖ░ ņ▓┤ņżæ ļČĆĒĢś ļ░Å ļ░£ļ¬®Ļ┤ĆņĀłņÜ┤ļÅÖņØä 12ņŻ╝ ņŗżņŗ£ĒĢ£ Ļ▓░Ļ│╝, ļ░£ļ¬® ĻĘ╝ļĀź ļ░Å ĻĘ╝ņ¦ĆĻĄ¼ļĀź Ē¢źņāüņŗ£ĒéżĻ│Ā ņłśņłĀ Ēøä 18Ļ░£ņøö ņ¦Ćļé£ ņŗ£ņĀÉņŚÉņä£ ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņØś ĻĘ╝ļĀź ņłśņżĆņØ┤ ļ╣äņŖĘĒĢ£ Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ņ£╝ļ®░, De la Fuente ļō▒[26]ņØĆ ĻĘ╝ļĀź, ĻĘĀĒśĢ ļ░Å ĒöīļØ╝ņØ┤ņśżļ®öĒŖĖļ”Ł ņÜ┤ļÅÖņØ┤ ĒżĒĢ©ļÉ£ ņ”ēĻ░üņĀüņØĖ ņ×¼ĒÖ£ņÜ┤ļÅÖņØ┤ ļ░£Ļ┐łņ╣śĒלņżä ņłśņłĀņØä ļ░øņØĆ ņČĢĻĄ¼ ņäĀņłśņØś ļō▒ņ▓Öņä▒ ĻĘ╝ļĀź Ē¢źņāüņŚÉ ĒÜ©Ļ│╝ņĀüņØ┤ļØ╝Ļ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ļÅä ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖņØä 16ņŻ╝Ļ░ä ņĀüņÜ®ĒĢ£ Ļ▓░Ļ│╝ ļłäņÜ┤ ņ×ÉņäĖņÖĆ ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ļ░£ļō▒ ĻĄĮĒלĻ│╝ ļ░£ļ░öļŗź ĻĄĮĒל ļ░Å ņĢłņ¬Į ļ▓łņ¦ÉĻ│╝ Ļ░Ćņ¬Į ļ▓łņ¦É ĻĘ╝ļĀźņØ┤ ņ”ØĻ░ĆļÉśņŚłņ£╝ļ®░, ņŻ╝ņ░©ļ│äļĪ£ ņäżņĀĢļÉ£ ĻĄ¼ņ▓┤ĒÖöļÉ£ ĻĘ╝ļĀź Ļ░ĢĒÖö ĒöäļĪ£ĻĘĖļשņØ┤ Ļ░ÉņåīļÉ£ ļ░£ļ¬® ņŻ╝ļ│Ć ĻĘ╝ņ£ĪņØś ĻĖ░Ļ│äņĀü, ĒĢ┤ļČĆĒĢÖņĀü ļ░Å ņŗĀĻ▓ĮĻĘ╝ ļ│ĆĒÖöņŚÉ ĻĖŹņĀĢņĀüņØĖ ņśüĒ¢źņØä ņŻ╝ņŚłņØä Ļ▓āņØ┤ļØ╝Ļ│Ā ĒīÉļŗ©ļÉ£ļŗż.
ļ░£Ļ┐łņ╣śĒלņżäņØś Ļ░Ģņ¦üļÅäļŖö ĒÜ©Ļ│╝ņĀüņØĖ ĻĘ╝-Ļ▒┤ ņāüĒśĖņ×æņÜ®ņŚÉ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ņåÉņāü ļ░Å ņłśņłĀ Ēøä Ļ▒┤ņØś ņĪ░ņ¦ü ļ░Å Ļ░Ģņ¦üļÅäĻ░Ć ņ¢╝ļ¦łļéś ĒÜīļ│ĄļÉśņŚłļŖöņ¦ĆļŖö ļ¦żņÜ░ ņżæņÜöĒĢśļŗż. ĒĢśņ¦Ćļ¦ī ņäĀņłśĻ░Ć Ēśäņןņ£╝ļĪ£ ļ│ĄĻĘĆĒĢśļŖö ņĀĢļÅäņØś Ļ░Ģņ¦üļÅäļź╝ Ļ░ØĻ┤ĆņĀüņ£╝ļĪ£ ĒīÉļŗ©ĒĢśĻĖ░ ļ¦żņÜ░ ņ¢┤ļĀĄļŗż. Laurent ļō▒[10]ņØĆ ATR Ēøä ņ▓┤ņżæ ņ¦Ćņ¦Ć ļŖźļĀźņØ┤ ņÖäņĀäĒ׳ ĒÜīļ│ĄļÉśņŚłņØīņŚÉļÅä Ļ░Ģņ¦üļÅäļź╝ ņĖĪņĀĢĒĢĀ ņłś ņ׳ļŖö ņĀäļŗ©Ēīī ņåŹļÅä(Shear Wave Velocity)Ļ░Ć ņåÉņāü ļČĆņ£äņŚÉņä£ 40% ņØ┤ĒĢśļĪ£ ļé«Ļ▓ī ļéśĒāĆļéĀ ņłś ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśļ®┤ņä£, ņĮ£ļØ╝Ļ▓É ņä¼ņ£ĀĻ░Ć ņĪ░ņ¦üĒÖöļÉśĻ│Ā ļ│ĆĒśĢ ļŗ©Ļ│äņŚÉņä£ ņøĆņ¦üņ×ä ņłśĒ¢ēĒĢĀ ņłś ņ׳ļÅäļĪØ ņłśņłĀ Ēøä ņ”ēĻ░üņĀüņ£╝ļĪ£ ņĀüņĀłĒĢ£ ņןļĀźņØä ņĀ£Ļ│ĄĒĢ┤ņĢ╝ ĒĢ£ļŗżĻ│Ā ņŻ╝ņןĒĢśņśĆļŗż. ĒŖ╣Ē׳ Ļ│Āņżæļ¤ē ņĀĆĒĢŁ ņÜ┤ļÅÖ[27], ĒÄĖņŗ¼ņä▒ ņÜ┤ļÅÖ[28] ļ░Å ĒöīļØ╝ņØ┤ņśżļ®öĒŖĖļ”Ł[29]ņØĆ Ļ▒┤ņØś Ļ░Ģņ¦üļÅäņÖĆ Ēāäņä▒Ļ│äņłś ļ│ĆĒÖöļź╝ ļ¦īļōżņ¢┤ ņĀÉĒöä, ņĀäļĀź ņ¦łņŻ╝ ļ░Å ļ¤¼ļŗØ ĒÜ©ņ£©ņä▒ Ļ░£ņäĀņŚÉ ĻĖŹņĀĢņĀüņØĖ ņśüĒ¢źņØä ļ»Ėņ╣Ā Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż[30]. ņØ┤ ņé¼ļĪĆņŚ░ĻĄ¼ņŚÉņä£ļÅä ļ┤ēĒĢ®ņłĀ Ēøä ņ”ēĻ░üņĀüņ£╝ļĪ£ ļŗ©Ļ│äļ│ä ļ░Å ņĀÉņ¦äņĀüņØĖ ņĀĆĒĢŁņÜ┤ļÅÖņØä ĒåĄĒĢ┤ ņןļĀźņØä ņĀ£Ļ│ĄĒĢśņśĆņ£╝ļ®░, Ļ▓░Ļ│╝ņĀüņ£╝ļĪ£ ļ░£Ļ┐łņ╣śĒלņżä, ņןļö┤ņ¦ĆĻĘ╝ ļé┤ņĖĪĻ│╝ ņÖĖņĖĪņØś Ļ░Ģņ¦üļÅäļź╝ Ļ░£ņäĀĒĢśļŖöļŹ░ ĒÜ©Ļ│╝Ļ░Ć ņ׳ņŚłļŗżļŖö ņé¼ņŗżņØä ņ”Øļ¬ģĒĢśņśĆļŗż.
Ļ░Ģņ¦üļÅäļź╝ ĒżĒĢ©ĒĢśņŚ¼ Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£äņÖĆ ļō▒ņ▓Öņä▒ ĻĘ╝ļĀźņØĆ ļ┤ēĒĢ®ņłĀ Ēøä ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņŚÉ ņ░©ņØ┤Ļ░Ć ļéśĒāĆļé¼ņ¦Ćļ¦ī ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖ Ēøä 8ņŻ╝ ĒøäļČĆĒä░ ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņØś ņ░©ņØ┤Ļ░Ć Ļ░ÉņåīĒĢśĻĖ░ ņŗ£ņ×æĒĢśņśĆņ£╝ļ®░, 16ņŻ╝ ĒøäņŚÉļŖö Ļ▒░ņØś ņĀĢņāüņĀüņØĖ ņłśņżĆņ£╝ļĪ£ ĒÜīļ│ĄļÉśņŚłļŗż. ņĀäņłĀĒĢ£ ļ░öņÖĆ Ļ░ÖņØ┤ ņ”ēĻ░üņĀüņØĖ ņ×¼ĒÖ£ņÜ┤ļÅÖņØś ļČĆņ×æņÜ® ņé¼ļĪĆļÅä ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ¦Ćļ¦ī ņĀäļ¼ĖņäĀņłśņØś Ļ▓ĮņÜ░ņŚÉļŖö ņ”ēĻ░üņĀüņØĖ ņ×¼ĒÖ£ņÜ┤ļÅÖņØä ĒåĄĒĢ£ ĒśäņןņØś ņĪ░ĻĖ░ļ│ĄĻĘĆ ļ░Å ņ▓┤ļĀźņØś ĻĖŹņĀĢņĀüņØĖ ĒÜ©Ļ│╝ņŚÉ ņŻ╝ļ¬®ĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗż[26,31]. ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ļÅä ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ņ×¼ĒÖ£ņÜ┤ļÅÖņØ┤ ĒśäņןņŚÉ ņĪ░ĻĖ░ ļ│ĄĻĘĆĒĢśļŖöļŹ░ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŖö Ļ▒┤ņĖĪĻ│╝ ĒÖśņĖĪņØś Ļ┤ĆņĀłņÜ┤ļÅÖ ļ▓öņ£ä, ļō▒ņ▓Öņä▒ ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäņØś ņ░©ņØ┤ļź╝ 10% ņØ┤ļé┤ļĪ£ Ļ░Éņåīņŗ£ņ╝░ļŗż. ĒĢśņ¦Ćļ¦ī ņäżņĀĢļÉ£ ļ│ĆņØĖ ņżæ ņŚÄļō£ļ”░ ņ×ÉņäĖņŚÉņä£ ļ░£ļō▒ ĻĄĮĒלĻ│╝ ļ░£Ļ┐łņ╣śĒלņżäņØś Ļ░Ģņ¦üļÅäļŖö 8ņŻ╝ ņÜ┤ļÅÖ ĒøäņŚÉ ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņØś ņ░©ņØ┤Ļ░Ć Ļ░ÉņåīĒĢśņśĆĻ│Ā, ņÜ┤ļÅÖ 16ņŻ╝ ĒøäņŚÉļŖö ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņØś ņ░©ņØ┤Ļ░Ć ņ”ØĻ░ĆĒĢśņŚ¼ ņ▓┤ņżæ ņØ┤ļÅÖ ļ░Å ļČĆĒĢśĻ░Ć ĒĢśņ¦ĆņŚÉ ļ╣äļīĆņ╣ŁņĀüņ£╝ļĪ£ ļéśĒāĆļéśļŖöņ¦Ć ĒÖĢņØĖĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗż.
ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ņØ┤ ļŗ©ņØ╝ ņé¼ļĪĆņŚ░ĻĄ¼ļŖö ļŗżņØīĻ│╝ Ļ░ÖņØĆ ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. a) ļŗ©ņØ╝ ņé¼ļĪĆņŚ░ĻĄ¼ņØś ĒŖ╣ņä▒ņāü ņŚ░ĻĄ¼Ļ▓░Ļ│╝ļź╝ ņØ╝ļ░śĒÖö ĒĢśĻĖ░ņŚÉ ĒĢ£Ļ│äņĀÉņØ┤ ņ׳ļŗż. b) ņŚ░ĻĄ¼ļīĆņāüņ×ÉļŖö ņČĢĻĄ¼ ņäĀņłśļĪ£ ĒĢ£ņĀĢļÉśņ¢┤ ĒāĆ ņóģļ¬®ņŚÉ ņĀüņÜ®ĒĢśļŖöļŹ░ ņ¢┤ļĀżņøĆņØ┤ ņ׳ļŗż. c) ļģ╝ņØśņŚÉ ņé¼ņÜ®ļÉ£ ĻĘ╝Ļ▒░ ņżæ ņØ╝ļČĆļŖö ņ¦üņĀæņĀüņ£╝ļĪ£ ņĖĪņĀĢĒĢśņ¦Ć ņĢŖņØĆ ļ│ĆņØĖņ£╝ļĪ£ ņäĀĒ¢ēņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ Ļ░äņĀæņĀüņ£╝ļĪ£ ņČöļĪĀĒĢśņŚ¼ ļģ╝ņØśņŚÉ ņé¼ņÜ®ĒĢśņśĆļŗż.
ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä Ēלņżä ņØ┤ņÖä ļ░Å ņ×¼ ĒīīņŚ┤ ņÜ░ļĀżļĪ£ ņØĖĒĢ┤ ļ░£ļ¬®ņØś ņןĻĖ░Ļ░ä Ļ│ĀņĀĢĒĢ£ ĒøäņŚÉ ņ×¼ĒÖ£ņÜ┤ļÅÖņØä ņŗ£ņ×æĒĢśļŖö Ļ▓āņØ┤ ņØ╝ļ░śņĀüņØ┤ņ¦Ćļ¦ī ļ░£ļ¬®ņØś ņןĻĖ░Ļ░ä Ļ│ĀņĀĢņØĆ ņłśņżĆ ļåÆņØĆ Ļ▓ĮĻĖ░ļĀźņØä ņ¦Ćļŗī ņäĀņłśņØś ļŖźļĀźņŚÉ ņŗ¼Ļ░üĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŗż. ņØ┤ ņé¼ļĪĆņŚ░ĻĄ¼ļŖö ļ░£Ļ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä 16ņŻ╝Ļ░äņØś ņ”ēĻ░üņĀüņØĖ ĻĖ░ļŖźņĀü ļ░£ļ¬® ņ×¼ĒÖ£ņÜ┤ļÅÖņØ┤ ņČĢĻĄ¼ņäĀņłśņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØä ĻĘ£ļ¬ģĒĢśļŖö Ļ▓āņØ┤ļ®░, ņÜ┤ļÅÖ ņżæņ×¼ Ēøä A ņČĢĻĄ¼ ņäĀņłś ĒÖśņĖĪ ļ░£ļ¬®ņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ļō▒ņ▓Öņä▒ ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅäĻ░Ć Ļ░£ņäĀļÉ£ ņé¼ņŗżņØä ĒÖĢņØĖĒĢśņśĆļŗż. ļśÉĒĢ£ ĒÖśņĖĪĻ│╝ Ļ▒┤ņĖĪņØś Ļ┤ĆņĀłņÜ┤ļÅÖļ▓öņ£ä, ļō▒ņ▓Öņä▒ ĻĘ╝ļĀź ļ░Å Ļ░Ģņ¦üļÅä ņ░©ņØ┤Ļ░Ć ņÜ┤ļÅÖ ņĀäņŚÉ ļ╣äĒĢ┤ ņÜ┤ļÅÖ 8ņŻ╝ņÖĆ 16ņŻ╝ ĒøäņŚÉ Ļ░ÉņåīĒĢśņśĆļŗż. ļö░ļØ╝ņä£ ņČĢĻĄ¼ ņäĀņłśņØś Ļ▓ĮņÜ░ ļ░£ļÆżĻ┐łņ╣śĒלņżä ļ┤ēĒĢ®ņłĀ Ēøä ņ”ēĻ░üņĀüņØĖ ņ×¼ĒÖ£ņÜ┤ļÅÖņØś ņĀüņÜ®ĒĢśņŚ¼ ņäĀņłśĻ░Ć ĒĢäļō£ņŚÉ ņĪ░ĻĖ░ ļ│ĄĻĘĆĒĢĀ ņłś ņ׳ļÅäļĪØ ĒśäņןņŚÉņä£ ņĀüĻĘ╣ņĀüņ£╝ļĪ£ ĒÖ£ņÜ®ĒĢĀ Ļ▓āņØä ņĀ£ņĢłĒĢ£ļŗż.
Table┬Ā1.
Immediate functional ankle rehabilitation program.
Table┬Ā2.
Change of ankle range of motion.
Table┬Ā3.
Change of ankle strength.
Table┬Ā4.
Change of ankle muscle and tendon stiffness.
References
1. Meckel Y, Machnai O, Eliakim A. Relationship among repeated sprint tests, aerobic fitness, and anaerobic fitness in elite adolescent soccer players. J Strength Cond Res. 2009; 23(1): 163ŌĆō169.


2. Sheppard JM, Young WB. Agility literature review: Classifications, training and testing. J Sports Sci. 2006; 24(9): 919ŌĆō932.


3. Ha SH, Kim JK, Park SK. Awareness of Injury Prevention and Characteristics of Injuries in Different Age Female Soccer Players. Asian J Kinesiol. 2013; 15(3): 131ŌĆō142.

4. Croisier JL, Ganteaume S, Binet J, Genty M, Ferret JM. Strength imbalances and prevention of hamstring injury in professional soccer players: a prospective study. Am J Sports Med. 2008; 36(8): 1469ŌĆō1475.



5. Carvalho A, Brown S, Abade E. Evaluating injury risk in first and second league professional Portuguese soccer: muscular strength and asymmetry. J Hum Kinet. 2016; 51(1): 19ŌĆō26.



6. Forlenza EM, Lavoie-Gagne OZ, Lu Y, Diaz CC, Chahla J, Forsythe B. Return to Play and Player Performance After Achilles Tendon Rupture in UEFA Professional Soccer Players: A Matched-Cohort Analysis of Players From 1999 to 2018. Orthop J Sports Med. 2021; 9(9): 1ŌĆō8.


7. Della Villa F, Buckthorpe M, Tosarelli F, Zago M, Zaffagnini S, Grassi A. Video analysis of Achilles tendon rupture in male professional football (soccer) players: injury mechanisms, patterns and biomechanics. BMJ Open Sport Exerc Med. 2022; 8(3): e001419.



8. Grassi A, Rossi G, DŌĆÖHooghe P. Eighty-Two per cent of male professional football (soccer) players return to play at the previous level two seasons after Achilles tendon rupture treated with surgical repair. Br J Sports Med. 2020; 54(8): 480ŌĆō486.


9. Zellers JA, Christensen M, Kj├”r IL, Rathleff MS, Silbernagel KG. Defining components of early functional rehabilitation for acute Achilles tendon rupture: a systematic review. Orthop J Sports Med. 2019; 7(11): 1ŌĆō22.


10. Laurent D, Walsh L, Muaremi A, et al. Relationship between tendon structure, stiffness, gait patterns and patient reported outcomes during the early stages of recovery after an Achilles tendon rupture. Sci Rep. 2020; 10(1): 1ŌĆō14.




11. Trofa DP, Noback PC, Caldwell JME, et al. Professional soccer playersŌĆÖ return to play and performance after operative repair of Achilles tendon rupture. Orthop J Sports Med. 2018; 6(11): 2325967118810772.




12. Groetelaers RP, Janssen L, van der Velden J, et al. Functional treatment or cast immobilization after minimally invasive repair of an acute Achilles tendon rupture: prospective, randomized trial. Foot Ankle Int. 2014; 35(8): 771ŌĆō778.



13. Okoroha KR, Ussef N, Jildeh TR, et al. Comparison of tendon lengthening with traditional versus accelerated rehabilitation after Achilles tendon repair: a prospective randomized controlled trial. Am J Sports Med. 2020; 48(7): 1720ŌĆō1726.



14. Aufwerber S, Edman G, Gr├żvare Silbernagel K, Ackermann PW. Changes in tendon elongation and muscle atrophy over time after Achilles tendon rupture repair: a prospective cohort study on the effects of early functional mobilization. Am J Sports Med. 2020; 48(13): 3296ŌĆō3305.



15. Geboers JF, Tuijl JV, Seelen HAM, Drost MR. Effect of immobilization on ankle dorsiflexion strength. Scand J Rehabil Med. 2000; 32(2): 66ŌĆō71.


16. Caplan N, Forbes A, Radha S, et al. Effects of 1 week of unilateral ankle immobilization on plantar-flexor strength, balance, and walking speed: A pilot study in asymptomatic volunteers. J Sport Rehabil. 2015; 24(2): 156ŌĆō162.


17. Cristi-S├Īnchez I, Danes-Daetz C, Neira A, Ferrada W, Y├Ī├▒ez D├Łaz R, Silvestre Aguirre R. Patellar and Achilles tendon stiffness in elite soccer players assessed using myotonometric measurements. Sports health. 2019; 11(2): 157ŌĆō162.




18. Lightsey HM, Noback PC, Caldwell JME, Trofa DP, Greisberg JK, Vosseller JT. Online physical therapy protocol quality, variability, and availability in Achilles tendon repair. Foot Ankle Spec. 2019; 12(1): 16ŌĆō24.



19. Brumann M, Baumbach SF, Mutschler W, Polzer H. Accelerated rehabilitation following Achilles tendon repair after acute rupture-Development of an evidencebased treatment protocol. Injury. 2014; 45(11): 1782ŌĆō1790.


20. Chang TT, Li Z, Zhu YC, Wang XQ, Zhang ZJ. Effects of self-myofascial release using a foam roller on the stiffness of the gastrocnemius-achilles tendon complex and ankle dorsiflexion range of motion. Front Physiol. 2021; 12:718827.



21. Zhou J, Liu C, Zhang Z. Non-uniform stiffness within gastrocnemius-Achilles tendon complex observed after static stretching. J Sports Sci Med. 2019; 18(3): 454.


22. Nagano K, Uoya S, Nagano Y. Effects of antagonistic muscle contraction exercises on ankle joint range of motion. J Phys Ther Sci. 2019; 31(7): 526ŌĆō529.



23. Farris DJ, Trewartha G, Polly McGuigan M. Could intratendinous hyperthermia during running explain chronic injury of the human Achilles tendon? J Biomech. 2011; 44(5): 822ŌĆō826.


24. Holzgrefe RE, McCarthy TP, Wilson JM, Bariteau JT, Labib S. Association of strength following Achilles tendon repair with return to same level of play in high-level athletes. Foot Ankle Int. 2020; 41(9): 1041ŌĆō1048.



25. Jeon AY, Hwang BG, Cha SH, et al. Recovery of Muscle Power Following Early Weight-Bearing and Ankle Exercise after Surgical Repair of Acute Achilles Tendon Rupture. J Korean Orthop Assoc. 2012; 47(2): 111ŌĆō118.

26. De la Fuente CI, Lillo RPY, Ramirez-Campillo R, et al. Medial gastrocnemius myotendinous junction displacement and plantar-flexion strength in patients treated with immediate rehabilitation after Achilles tendon repair. J Athl Train. 2016; 51(12): 1013ŌĆō1021.




27. Jerger S, Centner C, Lauber B, et al. Effects of specific collagen peptide supplementation combined with resistance training on Achilles tendon properties. Scand J Med Sci Sports. 2022; 32(7): 1131ŌĆō1141.



28. Geremia JM, Baroni BM, Bobbert MF, Bini RR, Lanferdini FJ, Vaz MA. Effects of high loading by eccentric triceps surae training on Achilles tendon properties in humans. Eur J Appl Physiol. 2018; 118(8): 1725ŌĆō1736.



29. Four├® A, Nordez A, Guette M, Cornu C. Effects of plyometric training on passive stiffness of gastrocnemii and the musculoŌĆÉarticular complex of the ankle joint. Scand J Med Sci Sports. 2009; 19(6): 811ŌĆō818.


30. Radovanovi─ć G, Kunz J, Bohm S, Arampatzis A, Legerlotz K. Reliable and effective novel home-based training setup for application of an evidence-based high-loading stimulus to improve triceps surae function. J Sports Sci. 2021; 39(24): 2786ŌĆō2795.


31. Morimoto S, Iseki T, Nakayama H, et al. Return to the original sport at only 3 months after an Achilles tendon rupture by a combination of intra-tissue injection of freeze-dried platelet-derived factor concentrate and excessively early rehabilitation after operative treatment in a male basketball player: A case report. Regen Ther. 2021; 18:112ŌĆō116.